Посттравматический арахноидит (хронический продуктивный лептоменингит) - частый компонент патологии при черепно-мозговой травме. Он наблюдается в позднем, промежуточном и в резидуальном периодах.
В большей части случаев хронический продуктивный арахноидит развивается как промежуточная стадия перехода асептического лептоменинги-та в фиброз мягких мозговых оболочек; нередко является исходом гнойного лептоменингита. Иногда при травматической болезни, с самого начала, в мягких мозговых оболочках развивается продуктивный арахноидит.
Макроскопически хронический продуктивный арахноидит выражается помутнением и утолщением паутинной оболочки, сращениями ее с сосудистой и твердой мозговыми оболочками. Следы сращения видны и после извлечения мозга в виде своеобразной ворсинчатости придуральной поверхности паутинной оболочки. Очень часто при этом наблюдается расширение субарахноидальных щелей и цистерн основания мозга с переполнением некоторых из них цереброспинальной жидкостью (гидропс цистерн).
Локализуется хронический продуктивный арахноидит преимущественно на основании мозга, но, как правило, распространяется и по всей выпуклой и базальной поверхности головного мозга. Максимально изменяется паутинная оболочка над передней цистерной, цистерной в области хиазмы зрительных нервов, над межножковым треугольником, над огибающей цистерной и задней цистерной. При этом зрительные нервы, корешки глазодвигательных и отводящих нервов включаются в фиброзные разрастания паутинной оболочки и нередко перешнуровываются ими.
При арахноидите в области поперечной цистерны развиваются плотные сращения мягких мозговых оболочек с шишковидной железой и твердой мозговой оболочкой. В результате этих сращений шишковидная железа, при извлечении во время вскрытия, может иногда быть вырвана из своего места и остаться на большом серповидном отростке.
При микроскопическом исследовании утолщенной мягкой мозговой оболочки обычно обнаруживается умеренная лимфоидная инфильтрация с примесью макрофагов, разрастание коллагеновьтх волокон как в паутинной, так и в сосудистой оболочке, в результате чего происходит облитерация подпаутинного пространства.
В микроскопической картине арахноидита большое место занимает гиперплазия клеток арахнои-дэндотелия, что приводит к формированию крупных клеточных "площадок", подушко- и бугорко-подобньтх выступов на наружной и внутренней поверностях паутинной оболочки и на внутренней поверхности твердой мозговой оболочки. Кроме того, обнаруживается диффузная инфильтрация
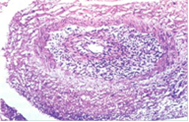
Перикалибровка просвета и склероз стенки артерии сосудистой оболочки при арахноидите; окраска гематоксилин-эозином, увеличение х 100.
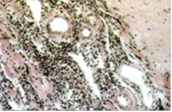
Лимфоидньге инфильтраты в фиброзированной мягкой мозговой оболочке; окраска гематоксилин-эозином, увеличение х 100 клетками арахноидэндотелия толщи мягких мозговых оболочек. Конечная фаза вяло текущего арахноидита может завершиться фиброзом мягкой мозговой оболочки. В таких случаях мягкая мозговая оболочка бывает представлена тяжами фиброзной ткани без признаков хронического воспалительного процесса. Арахноидиты могут быть диффузными и ограниченными; могут быть слипчивыми и кистозными, нередко сочетание обеих форм. Различная степень облитерации субарахноидального пространства, зависящая от протяженности, преимущественной локализации и формы арахноидита, приводит в одних случаях к расширению не облитерированных субарахноидальных щелей, в других - к расширению просвета желудочков, открытой или закрытой гидроцефалии. Кисты и рубцующиеся оболочечные разрастания могут оказывать серьезное сдавливающее или раздражающее воздействие на прилежающую мозговую ткань.
Подбор очковой коррекции |
Закаливание организма |
Гигиена полости рта |
